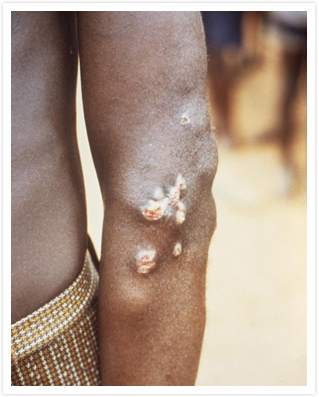
الداء العليقي عبارة عن عدوى جلدية مزمنة تسببها جرثومة تسمى اللولبية الشاحبة الرقيقة التي تنتمي إلى نفس مجموعة الجراثيم المسببة لداء الزهري التناسلي المتوطّن أو ما يسمّى السّفلس (البَجَل) وداء بِنتا، ويعد الداء العليقي أكثر أنواع العدوى الثلاثة السابقة شيوعًا ويتميز هذا الداء بأورام حليمية (كتل غير سرطانية) بالإضافة لتشكل قرحات متعددة قد تسبب تشوهات جلدية مزمنة.
تنتقل العدوى عن طريق التماس المباشر مع جلد المريض، ويظهر الأثر المباشر الرئيسي للداء العليقي على الجلد، ولكنه قد يشمل أيضًا العظام والغضاريف، وبما أن الجراثيم المسببة للداء العليقي ترتبط ارتباطًا وثيقًا بتلك المسببة لداء الزهري؛ يمكن التشخيص والعلاج المبكرين للعدوى أن تجنب التشوه الكبير والعجز الذي يصيب حوالي 10٪ من الحالات المصابة.
أين ينتشر الداء العليقي؟
تعيش غالبية التجمعات السكانية المتضررة من هذا المرض في المناطق الريفية بعيدًا عن المرافق والخدمات الصحية، ويصيب الداء العليقي عمومًا الأطفال دون سن 15 عامًا، وينتشر غالبًا بين الأطفال الذين تتراوح أعمارهم بين 6 و 10 سنوات، الذين يعيشون في مجتمعات مكتظة فقيرة في مناطق الغابات الدافئة والرطبة والمدارية في أفريقيا وآسيا وأمريكا اللاتينية وجزر المحيط الهادئ، إذ إن الفقر وتدني الظروف والخدمات الاجتماعية والاقتصادية وتدني مستويات الرعاية الصحية إضافةً إلى سوء النظافة الشخصية كلها عوامل تؤدي لانتشار الداء العليقي.
على الرغم من إصابة أكثر من 80000 شخص بالداء العليقي كل عام؛ يعتقد الخبراء أنه يمكن السيطرة على المرض والقضاء عليه نهائيًا بالاعتماد على عدة أسباب، إذ إن الداء العليقي يصيب البشر فقط دون الحيوانات، ما يجعل السيطرة عليه والحد من انتشاره أسهل بكثير، وقد استطاعت بعض البلدان الحد من انتشاره والقضاء عليه بالفعل، بما في ذلك الهند، إذ من السهل أيضًا علاجه بالعقاقير والأدوية المتاحة بسهولة، ومع أن التجمعات السكانية المتبقية التي تنتشر فيها عدوى الداء العليقي توجد عادةً في الأماكن النائية؛ فذلك يعني أن احتمالية انتشار العدوى تصبح أقل عند اتباع تدابير المراقبة والرعاية الصحية والعناية المناسبة.
أعراض الداء العليقي
توجد مرحلتان ما بعد الإصابة بعدوى الداء العليقي:
المرحلة المبكرة المعدية: وهي عندما يكون المريض معديًا ويمكنه نشر العدوى للآخرين، في هذه المرحلة، تتطور الحطاطة الجلدية الممتلئة بالجراثيم التي تكون عبارة عن كتلة غير سرطانية متنامية إلى الخارج في موقع العدوى، وقد تبقى مدة 3-6 أشهر ثم تُشفى تلقائيًا بشكل طبيعي دون علاج، ثم يتبع ذلك آفات جلدية منتشرة على كل الجسم، إضافةً إلى إصابة بعض المرضى بالآلام والآفات العظمية الشديدة.
المرحلة الثانية: غير معدية، وعادة ما تظهر بعد خمس سنوات من الإصابة بالعدوى، وتتميز بعواقب اضطرابية ومشاكل بالأنف والعظام بالإضافة لفرط التقرّن الأخمصي أو بعبارة أخرى فرط في سماكة الطبقة الخارجية من الجلد مكان انتشار الإصابة.
كيف يُشخّص الداء العليقي؟
بعد التشخيص المبدئي بناءً على الأعراض السابقة؛ يمكن تأكيد الإصابة بالداء العليقي بفحص عينة من الآفة الجلدية تحت نوع مخصص من المجاهر لرؤية الجراثيم المسؤولة عن الإصابة، ونظرًا لتداخل النتائج ما بين الجراثيم المسببة للداء العليقي وتلك المسببة لداء الزهري؛ لا تُستخدم عادةً الاختبارات الدموية أو المصلية في التشخيص، مثل اختبار تراص جسيمات اللولبية الشاحبة (TPPA) للكشف المصلي عن الأضداد لمختلف أنواع جراثيم اللولبية الممرضة، أو اختبار تفاعل البلازما السريع (RPR) المستخدم لقياس نسبة الأضداد الموجودة في دم الأشخاص الذين قد يكونون مصابين بأحد أمراض اللولبيات، إذ سيظهر الاختباران نفس النتيجة مع داء الزهري والداء العليقي.
يمكن استخدام تفاعل البوليميراز المتسلسل (PCR) لتأكيد الإصابة القطعية بالداء العليقي باكتشاف الجراثيم المسببة له في الآفات الجلدية، ويمكن أيضًا استخدام هذا التفاعل لرصد الجراثيم والتحقق من مقاومتها للأزيثرومايسين، وبالتالي سيكون هذا الاختبار مفيدًا جدًا في المرحلة الأخيرة من برنامج الحد من الداء العليقي واستئصاله.
تتوفر أيضًا اختبارات تشخيصية سريعة في مرافق ونقاط الرعاية التي يمكن استخدامها على نطاق واسع، ومع ذلك، فإن معظمها يعتمد على الأمراض التي تسببها اللولبيات عمومًا ولا يمكنها التمييز بين العدوى السابقة والحالية.
أصبحت الاختبارات التشخيصية السريعة المزدوجة المعتمدة على الإصابات اللولبية وغير اللولبية متاحة في الآونة الأخيرة ما يسهل ويسرع التشخيص، هذه الاختبارات قادرة على اكتشاف العدوى الحالية والسابقة، وبالتالي التوجيه الصحيح والمناسب لعلاج الأشخاص المصابين بالعدوى الفعالة والنّشطة.
علاج الداء العليقي
يمكن استخدام مضادين حيويين في علاج الداء العليقي:
جرعة واحدة عن طريق الفم من الأزيثروميسين بمعدل 30 ميليغرام لكل كيلوغرام، -2 غرام هو الحد أقصى- هو العلاج الموصى به والاستراتيجية المفضلة وتسمى استراتيجية مورجيس، المتبعة من قبل منظمة الصحة العالمية في حملاتها العلاجية واسعة النطاق للحد من والقضاء على الداء العليقي.
أو يمكن استخدام البنسلين، للمرضى الذين يفشل لديهم العلاج السريري بعد الأزيثروميسين، أو المرضى الذين لا يمكن علاجهم بالأزيثروميسين، بجرعة واحدة تُعطى بالحقن العضلي بمعدل 0.6 مليون وحدة علاجية للأطفال دون سن 10 سنوات، و 1.2 مليون وحدة علاجية للأشخاص الذين تزيد أعمارهم عن 10 سنوات، يؤدي هذا العلاج إلى شفاء سريري كامل لدى 95٪ من الحالات مع الانتباه إلى ضرورة إعادة فحص المرضى بعد 4 أسابيع من تلقي المضادات الحيوية.
أما بالنسبة إلى المرضى الذين يعانون حساسية من البنسلين والأزيثروميسين، يمكن إعطاؤهم الدوكسيسيكلين بجرعة 100 ميليغرام فمويًا، مرتين يوميًا لمدة 7 أيام.
تظهر مراجعة الوثائق التاريخية من الخمسينيات أن أكثر من 90 دولة وإقليمًا عانت انتشار عدوى الداء العليقي المتوطنة، وفقط 14 دولة منها تمتلك بيانات حديثة عن الداء العليقي بناءً على نظام المراقبة الروتينية المتبع، إذ أبلغت غانا وبابوا غينيا الجديدة وجزر سولومون عن أكثر من 10000 حالة إصابة بالداء العليقي في السنة الواحدة، وعلى ما يبدو أن الإكوادور والهند قد عملتا على الحد من انتقال العدوى وانتشارها، ومع ذلك، قد تكون هذه الأرقام مجرد مؤشر على وجود المرض وليس لمدى انتشاره الكامل.
كيفية الوقاية من الداء العليقي ومنع انتشاره
لا يتوفر حاليًا لقاح للداء العليقي، لذلك، وبالإضافة إلى الاستراتيجيات العلاجية المذكورة سابقًا، فإن الاهتمام بالنظافة الشخصية إضافةً إلى التثقيف والتوعية الصحية من أهم التكتيكات المتبعة للوقاية من هذا الداء.
اقرأ أيضًا:
علاج جديد قد يؤدي إلى القضاء على داء لايم
داء البابسيات: الأسباب والأعراض والتشخيص والعلاج
ترجمة: أليسار الحائك علي
تدقيق: أسعد الأسعد
الكاتب
أليسار الحائك علي